Cukrovka a parodontóza: proč spolu úzce souvisí
Cukrovka (diabetes mellitus) a parodontóza (parodontitida) patří k nejrozšířenějším chronickým onemocněním současnosti. Ačkoli postihují různé orgánové systémy, sdílejí jeden zásadní mechanismus: přetrvávající zánět, který ovlivňuje nejen lokální tkáně, ale i celé tělo. Není proto náhoda, že lidé s cukrovkou mívají častěji a závažnější parodontální potíže a naopak aktivní parodontální onemocnění může znesnadňovat udržení stabilní glykémie. Toto propojení je v odborné literatuře dlouhodobě popisováno a je považováno za obousměrné – každé z onemocnění může ovlivňovat průběh toho druhého [4], [5].
V tomto článku se podíváme na to, proč spolu cukrovka a parodontóza úzce souvisí, jaké biologické mechanismy za tím stojí, co to může znamenat v každodenní praxi a proč má smysl mezioborová spolupráce. Text stavíme na aktuálních konsenzuálních doporučeních a přehledových studiích i na poznatcích z oblasti veřejného zdraví a organizace péče [1], [3], [4], [5], [8]. Jsme zubní ordinace LiVe Dentis v Praze 3 a naším cílem je srozumitelně vysvětlit souvislosti, abyste mohli informovaně pečovat o své zuby, dásně i celkové zdraví.
Co je parodontóza a jak souvisí s cukrovkou
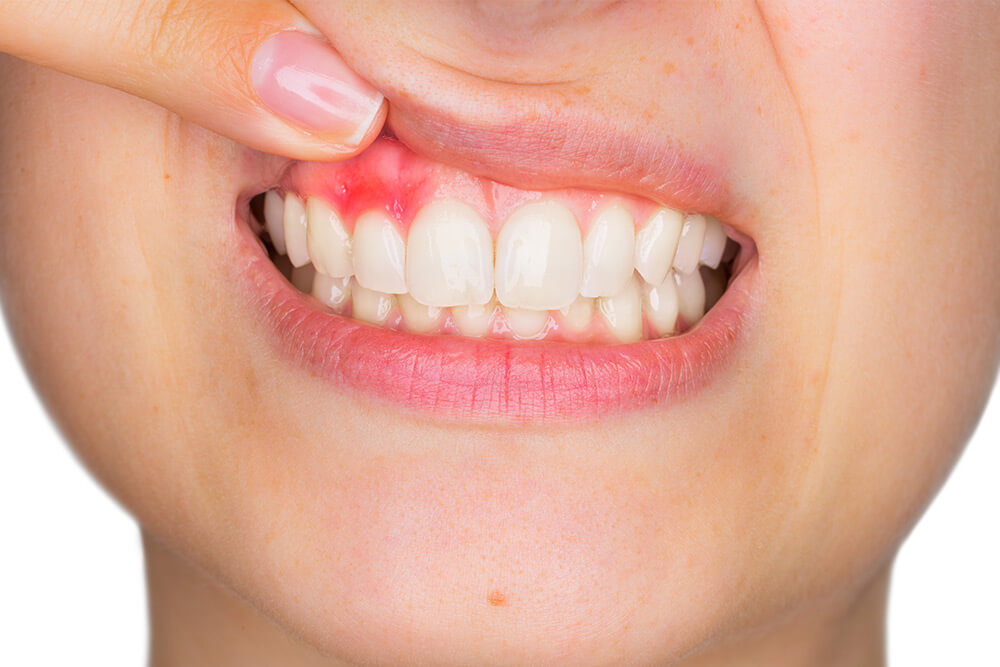
Parodontóza je chronické zánětlivé onemocnění závěsného aparátu zubu (parodontu), tedy dásně, kosti a vazivových vláken, která drží zub v čelisti. Typickými projevy bývají krvácení dásní při čištění, dlouhodobé zarudnutí a otok, zápach z úst, postupné ustupování dásní a v pokročilejších stádiích viklavost zubů. Základní příčinou je dlouhodobé hromadění zubního plaku s bakteriemi a jejich produkty. Není to však jen „infekce“ – klíčovou roli hraje reakce imunitního systému, která může být u některých lidí přehnaná a vede k destrukci vlastních tkání. Právě zde se otevírá prostor pro vliv cukrovky.
Diabetes mellitus je metabolické onemocnění charakterizované poruchou zpracování glukózy, ať už v důsledku nedostatku inzulinu (typ 1), nebo snížené citlivosti tkání na inzulin (typ 2), případně kombinace obou mechanismů. Dlouhodobě zvýšená glykémie (hyperglykémie) vede k řadě změn v cévách, nervech, pojivových tkáních a imunitním systému. Tyto změny jsou dobře popsány nejen u orgánů, jako jsou ledviny, oči či nervový systém, ale i v dutině ústní a v parodontu [4], [5].
Obecně lze říci, že:
- lidé s nedostatečně kompenzovanou cukrovkou mají vyšší riziko vzniku a progrese parodontitidy a častěji u nich pozorujeme závažnější formy onemocnění,
- aktivní parodontální zánět může přispívat k horší kontrole glykémie prostřednictvím systémového zánětu a inzulinové rezistence [4], [5], [8].
Tyto závěry vycházejí z dlouhé řady epidemiologických, klinických a mechanistických studií a byly shrnuty v mezinárodních konsenzuálních dokumentech společností EFP (European Federation of Periodontology), AAP (American Academy of Periodontology) a IDF (International Diabetes Federation) [4], [5].
Biologické propojení: proč hyperglykémie „přikládá pod kotel“ zánětu v parodontu
Hyperglykémie ovlivňuje parodont několika propojenými cestami. Tyto mechanismy nepůsobí izolovaně, ale vzájemně se potencují, což může vysvětlovat, proč se u některých pacientů setkáváme s rychlejší progresí parodontální destrukce.
Za klíčové se považují:
- Pokročilé produkty glykace (AGEs) a receptory RAGE. Při dlouhodobé hyperglykémii vznikají v tkáních produkty neenzymatické glykace bílkovin a lipidů (AGEs). Ty se vážou na specifické receptory na buňkách parodontu (RAGE) a spouštějí kaskádu prozánětlivých signálů. Výsledkem je zvýšená produkce cytokinů, jako jsou interleukin‑6 a TNF‑α, které podporují resorpci kosti a degradaci vazivových vláken.
- Změny funkce imunitních buněk. U diabetu bývá popisována porucha funkce neutrofilů (např. snížená chemotaxe a fagocytóza), která na jedné straně zhoršuje kontrolu bakteriální zátěže, na druhé straně podporuje protrahovaný, méně efektivní zánět. Makrofágy a T‑lymfocyty mohou v hyperglykemickém prostředí měnit fenotyp směrem k prozánětlivým profilům, což udržuje „zánětlivou smyčku“ v parodontu.
- Mikrocirkulace a hojení. Hyperglykémie negativně ovlivňuje endotel cév a mikrocirkulaci v dásni, což může snižovat přísun kyslíku a živin a zpomalovat hojení. Změny v kolagenu a extracelulární matrix zhoršují schopnost tkání obnovovat se po běžné zátěži a po zákrocích.
- Mikrobiální ekologie. Prostředí u pacientů s diabetem může nahrávat zvýšené patogenitě zubního biofilmu. Přesný směr příčinnosti je komplexní, ale opakovaně je popisováno, že kombinace hyperglykémie a zánětlivé odpovědi mění složení a chování parodontopatogenních komunit, což přispívá k perzistenci onemocnění [4], [5].
Soubor těchto mechanismů vysvětluje, proč je kontrola glykémie důležitá nejen pro cévy, ledviny a nervy, ale i pro dásně a alveolární kost. Zároveň to ilustruje, proč běžná domácí hygiena sama o sobě u některých pacientů nestačí – bez řešení zánětu v parodontu a bez mezioborové péče může nemoc přetrvávat.
Opačným směrem: jak parodontóza může znesnadnit kontrolu cukrovky
Vztah není jednosměrný. Aktivní parodontitida je zdrojem chronického zánětu, který se neomezuje jen na ústní dutinu. Zánětlivé mediátory a bakteriální produkty z parodontálních kapes mohou pronikat do krevního oběhu a přispívat k systémové zánětlivé zátěži. Zánět je přitom dobře známým faktorem snižujícím citlivost tkání na inzulin. U osob s cukrovkou tak neléčený parodontální zánět může ztěžovat dosažení stabilních glykemií. Naopak léčba parodontitidy u řady pacientů vede k poklesu zánětlivých markerů a k úlevě v systémové zánětlivé zátěži [4], [5].
Metaanalýzy klinických studií hodnotících parodontální terapii (zejména profesionální mechanické odstranění zubního kamene a plaku doplněné dle potřeby adjuvantními postupy) naznačují, že u osob s diabetem může po zvládnutí parodontálního zánětu docházet k mírnému zlepšení glykemické kontroly, obvykle hodnocené pomocí HbA1c [8]. Velikost a trvání tohoto efektu se mezi studiemi liší a závisí na mnoha faktorech, zejména na výchozím stavu parodontu a cukrovky, léčebném plánu a následné udržovací péči. Proto se na tyto výsledky nahlíží s opatrností a v kontextu celkové péče o diabetes [4], [8].
Co říkají konsenzuální doporučení a přehledové studie
Mezinárodní odborné společnosti opakovaně shrnuly důkazy o propojení parodontálních onemocnění a diabetu. Společný konsenzus EFP a IDF uvádí, že souvislost mezi oběma nemocemi je dobře podložená a má obousměrný charakter. U osob s diabetem je parodontitida častější a závažnější, zatímco parodontální léčba je u řady pacientů spojena se zlepšením zánětlivých parametrů a s určitým zlepšením glykemické kontroly, byť ne vždy klinicky výrazným a dlouhodobým [4].
Dřívější přehledy a konsenzuální zprávy (EFP/AAP) upozornily, že parodontitida by měla být vnímána jako jedna z komplikací diabetu a že mezioborová spolupráce je žádoucí jak v rovině prevence, tak v samotné léčbě [5]. A konečně souhrny důkazů zaměřené na efekt léčby parodontitidy na glykémii, včetně Cochrane přehledu, uvádějí, že mechanické ošetření parodontu je u lidí s diabetem obecně považováno za bezpečné a může přinést mírné zlepšení parametrů glykémie, přičemž velikost účinku je variabilní a závisí na individuálním stavu [8].
Tyto závěry podporují prudce rostoucí zájem o lepší integraci zubního lékařství do péče o chronická onemocnění. Výzkum z prostředí běžných stomatologických praxí například zkoumá, jak pacienti přijímají nabídku jednoduchého zhodnocení rizika diabetu přímo v zubní ordinaci a jak tuto zkušenost vnímají – předběžné kvalitativní práce poukazují na dobrou přijatelnost a smysl pro pacienta, pokud je vše citlivě vysvětleno [1].
Kdo je více ohrožen: rizikové faktory a modifikátory průběhu
Riziko vzniku a progrese parodontitidy u osob s cukrovkou není stejné u všech. Záleží na celkové kompenzaci diabetu, délce trvání onemocnění, přítomnosti dalších onemocnění, genetických faktorech, životním stylu a pečlivosti každodenní ústní hygieny. Důležitou roli hraje také kouření, které je nezávislým rizikovým faktorem parodontitidy a navíc negativně ovlivňuje hojení a mikrocirkulaci v dásních.
Svoji roli může hrát i biologické pohlaví a hormonální stav. Přehledová práce o pohlavně specifických aspektech zdraví dutiny ústní popisuje, jak hormonální výkyvy (puberta, těhotenství, menopauza) modulují zánětlivé reakce a cévní odpověď v dásních, což může ovlivnit náchylnost k zánětu parodontu a jeho průběh [2]. Tyto hormonální vlivy samy o sobě nezpůsobí parodontitidu, ale v kombinaci s přítomnou cukrovkou a bakteriálním biofilmem mohou přispět k rychlejšímu zhoršování stavu.
Pozornost si zaslouží také starší dospělí. Studie populačního zdraví ukazují, že u seniorů mohou být ústní hygienické návyky nepravidelné nebo obtížně proveditelné kvůli motorickým omezením či jiným zdravotním potížím, a to se může promítat do horších výsledků v oblasti zdraví dásní a zubů [3]. V kombinaci s dlouhodobým diabetem tak riziko parodontálních potíží u starších pacientů dále roste a význam pravidelné profesionální péče je o to větší [3], [4].
Jak se může propojení cukrovky a parodontózy projevit v praxi
V běžném životě se propojení může projevit velmi pozvolna. Někteří lidé si všímají častějšího krvácení při čištění, přetrvávajícího otoku dásní nebo pocitu „tlaku“ mezi zuby. U jiných je prvním signálem zápach z úst, ochlazování zubů či dojem, že se mezery zvětšují. V pokročilejších stádiích se může objevit viklavost nebo změna postavení zubů.
U osob s diabetem je obecně vhodné vnímat tyto signály jako důvod ke konzultaci se zubním lékařem nebo dentální hygienistkou, protože včasný zásah může být šetrnější a efektivnější. Je však důležité zdůraznit, že stejné projevy mohou mít různé příčiny a jejich význam vždy závisí na individuálním stavu – jen odborné vyšetření dokáže posoudit, o co skutečně jde a jaký je optimální postup.
Co přináší mezioborová spolupráce: zubař, praktický lékař a diabetolog
Propojení parodontálních onemocnění a diabetu je jedním z nejlepších příkladů, proč v moderní medicíně dává smysl spolupráce napříč obory. V praxi to může znamenat, že zubní lékař či dentální hygienistka upozorní pacienta s projevy parodontitidy, který nemá známý diabetes, na možnost konzultace u praktického lékaře. V některých zemích a praxích se zkouší jednoduchá zhodnocení rizika diabetu přímo v zubní ordinaci a pacienti je často vnímají pozitivně, pokud jsou vhodně vysvětlena a zasazena do kontextu celkové péče [1].
U již diagnostikovaného diabetu pak dává smysl informovat o parodontálním nálezu ošetřujícího diabetologa, zejména když se nedaří stabilizovat glykémie podle očekávání. Cílem není přenést zodpovědnost z jednoho oboru na druhý, ale doplnit obraz o důležité střípky. Konsenzuální dokumenty zdůrazňují, že well‑structured udržovací parodontální péče a dobrá domácí hygiena patří mezi kroky, které mohou u osob s diabetem přispět k lepšímu orálně‑zdravotnímu i celkovému komfortu [4], [5].
Co obvykle obsahuje vyšetření a léčba parodontu (obecný rámec)
Vyšetření parodontu se obvykle opírá o rozhovor, klinické vyšetření dásní a zubů a měření hloubky parodontálních kapes. Podle potřeby se doplňuje rentgenové zobrazení k posouzení kosti. Následná léčba je typicky kroková a zahrnuje odstranění plaku a zubního kamene nad i pod dásní, nácvik a úpravu domácí hygieny a nastavení udržovacího plánu. V některých případech se zvažují adjuvantní postupy; jejich vhodnost závisí na individuálním stavu a cílech léčby.
U osob s diabetem se navíc klade důraz na bezpečné načasování i pečlivé sledování hojení, přičemž spolupráce s praktickým lékařem či diabetologem může být přínosná. Přehledové studie a konsenzuální dokumenty uvádějí, že standardní mechanická parodontální léčba je obecně považována za bezpečnou a proveditelnou i u lidí s diabetem, s tím, že konkrétní plán je vždy vhodné individuálně přizpůsobit [4], [8].
Role domácí péče a dentální hygieny
Každodenní kontrola plaku je základním pilířem péče o dásně i udržení výsledků léčby. Zahrnuje pečlivé mechanické čištění zubů a mezizubních prostor s pomůckami, které odpovídají vašim možnostem a anatomii. U starších dospělých nebo lidí s motorickým omezením se volba pomůcek a techniky může přizpůsobovat tak, aby byla reálně proveditelná a udržitelná – výzkum u starší populace opakovaně ukazuje, že praktické překážky v hygieně se promítají do stavu dásní [3].
Profesionální dentální hygiena v pravidelných intervalech pomáhá odstranit minerální nánosy a biofilm, ke kterému se doma obtížně dostává. U osob s diabetem mívá systematická udržovací péče zvláštní význam, protože kontrola zánětu je důležitá nejen pro parodont, ale i pro celkové pohodlí a kvalitu života [4], [5]. V naší zubní ordinaci LiVe Dentis v Praze 3 se snažíme nastavit plán preventivních návštěv tak, aby byl dlouhodobě realistický a podpořil stabilitu dosaženého stavu.
Těhotenství, hormony a cukrovka: co je dobré vědět
Hormonální změny v těhotenství vedou u mnoha žen k zesílené reakci dásní na zubní plak, což se může projevit zvýšeným krvácením a otokem. U žen s gestačním diabetem nebo s rizikem pozdějšího diabetu 2. typu je proto obzvlášť důležité nepodcenit preventivní kontroly a domácí péči. Přehledové práce popisují pohlavně specifické rozdíly v reakcích orálních tkání na hormonální výkyvy, což může modifikovat průběh zánětu [2]. Optimální načasování a rozsah stomatologických zákroků v těhotenství je vždy vhodné zvažovat individuálně a v součinnosti s gynekologem a praktickým lékařem.
Senioři s diabetem: praktické výzvy a jemné úpravy rutiny
Ve vyšším věku se mohou přidávat drobné obtíže v jemné motorice, zrakové potíže nebo složitější medikace, která vysušuje ústa. To vše může omezovat možnost pečlivé mechanické hygieny a ovlivňovat komfort. Studie u starších dospělých naznačují, že zjednodušení hygienické rutiny a praktická pomoc (například volba vhodné rukojeti, elektrického kartáčku, pomůcek do mezizubních prostor) může zlepšit výsledky a snížit zánět [3]. U lidí s dlouhodobým diabetem má smysl plánovat pravidelnou profesionální péči a cílené poradenství, protože prevence je v této fázi obvykle méně zatěžující než následná léčba komplikací [3], [4].
Mýty a realita
Rozšířeným omylem je, že parodontóza „patří k věku“ nebo že krvácení při čištění je známkou příliš tvrdého kartáčku. Ve skutečnosti je krvácení dásní častým znakem zánětu a u osob s cukrovkou je vhodné ho nepodceňovat. Dalším mýtem je, že pokud není bolest, není problém. Parodontitida zpravidla dlouho nebolí a odkládaná návštěva často znamená složitější postup.
Objevují se také dotazy, zda parodontální léčba „vyléčí cukrovku“. Odborné přehledy k takovým tvrzením přistupují zdrženlivě: léčba parodontu se zaměřuje na zvládnutí zánětu v dásních a okolních tkáních. U některých pacientů může být po úspěšné terapii pozorováno mírné zlepšení glykemických parametrů, ale jedná se o doprovodný efekt, jehož velikost je proměnlivá a závisí na řadě individuálních faktorů [4], [8]. Péče o cukrovku zůstává vždy komplexní a patří do rukou lékaře, který ji dlouhodobě vede.
Jak může pomoci zubní ordinace v Praze 3
Smyslem péče v ordinaci je včas rozpoznat známky zánětu, nastavit srozumitelný plán a dlouhodobě pomáhat udržet stabilitu. V praxi to obvykle znamená citlivé vyšetření, vysvětlení nálezu a návrh kroků, které dávají smysl ve vašem životním rytmu. Pokud je to užitečné, doporučíme mezioborovou konzultaci u praktického lékaře nebo diabetologa. Na stránce služeb najdete přehled toho, jak k péči přistupujeme, a v ceníku rámcové informace o orientačních nákladech péče. Objednat se na konzultaci nebo ošetření můžete snadno přes kontakt.
Shrnutí: proč spolu cukrovka a parodontóza úzce souvisí
- Obě onemocnění spojuje chronický zánět a změny v imunitní odpovědi. Hyperglykémie zvyšuje zánětlivou aktivitu v parodontu a oslabuje hojení; aktivní parodontitida naopak přispívá k systémové zánětlivé zátěži, která může zhoršovat inzulinovou citlivost [4], [5].
- Důkazy ukazují, že u osob s diabetem je parodontitida častější a závažnější, a že léčba parodontu může u části pacientů mírně zlepšit parametry glykémie. Velikost tohoto efektu je variabilní a závislá na individuálním stavu [4], [8].
- Riziko a průběh ovlivňuje řada faktorů, včetně kompenzace cukrovky, kouření, věku, hormonálních změn a každodenních hygienických návyků. U starších dospělých a v období hormonálních výkyvů je užitečné věnovat prevenci zvýšenou pozornost [2], [3].
- Mezioborová, klidná a realistická péče pomáhá předcházet komplikacím. Prakticky to znamená včasnou diagnostiku zánětu, systematické ošetření, udržovací plán a podle potřeby i komunikaci s praktickým lékařem nebo diabetologem [1], [4], [5].
Pokud máte dotazy nebo chcete nezávazně probrat, jak by mohla vypadat péče právě u vás, je vhodné objednat se na konzultaci. Jsme zubní ordinace LiVe Dentis v Praze 3 a rádi vám vše srozumitelně vysvětlíme. Objednání je možné přes kontakt.
---
Zdroje
[1] Yonel Z, Lindenmeyer A. Assessing patient acceptability of Type 2 diabetes risk‑assessment in UK high‑street dental practices: a reflexive thematic analysis of 15 interviews. 2026. DOI: 10.21203/rs.3.rs-9193426/v1. URL: https://doi.org/10.21203/rs.3.rs-9193426/v1
[2] Holtkamp A, Beuer F, Wolf TG, Naumann M. Sex‑Specific Oral Health: A Narrative Review of Hormonal Influences and Disease Patterns. Dental Journal. 2026. DOI: 10.3390/dj14030147. URL: https://doi.org/10.3390/dj14030147
[3] Han C. Oral hygiene practices and oral health outcomes among older adults in China. Frontiers in Public Health. 2026. DOI: 10.3389/fpubh.2026.1748436. URL: https://doi.org/10.3389/fpubh.2026.1748436
[4] Sanz M, Ceriello A, Buysschaert M, et al. Scientific evidence on the links between periodontal diseases and diabetes: Consensus report and guidelines of the joint workshop of the EFP and IDF. Journal of Clinical Periodontology. 2018;45(2):138–149. DOI: 10.1111/jcpe.12808. URL: https://onlinelibrary.wiley.com/doi/10.1111/jcpe.12808
[5] Chapple ILC, Genco RJ; on behalf of working group 2 of the joint EFP/AAP workshop. Diabetes and periodontal diseases: consensus report. Journal of Clinical Periodontology. 2013;40(Suppl 14):S106–S112. DOI: 10.1111/jcpe.12077. URL: https://onlinelibrary.wiley.com/doi/10.1111/jcpe.12077
[6] Preshaw PM, Alba AL, Herrera D, Jepsen S, Konstantinidis A, Makrilakis K, Taylor R. Periodontitis and diabetes: a two‑way relationship. Diabetologia. 2012;55(1):21–31. DOI: 10.1007/s00125-011-2342-y. URL: https://doi.org/10.1007/s00125-011-2342-y
[7] Borgnakke WS, Ylöstalo PV, Taylor GW, Genco RJ. Effect of periodontal disease on diabetes: systematic review of epidemiologic observational evidence. Journal of Periodontology. 2013;84(4‑s):S135–S152. DOI: 10.1902/jop.2013.1340013. URL: https://doi.org/10.1902/jop.2013.1340013
[8] Simpson TC, Weldon JC, Worthington HV, et al. Treatment of periodontal disease for glycaemic control in people with diabetes mellitus. Cochrane Database of Systematic Reviews. 2022; Issue 4:CD004714. DOI: 10.1002/14651858.CD004714.pub4. URL: https://doi.org/10.1002/14651858.CD004714.pub4
Mohu mít parodontózu, i když si čistím zuby dvakrát denně?
Ano, i při svědomité hygieně může parodontitida vzniknout, zejména pokud působí další faktory jako dlouhodobá hyperglykémie, kouření či anatomické podmínky. Vhodný je pravidelný dohled zubního lékaře a úprava techniky i pomůcek podle individuálních potřeb.
Zhorší neléčená parodontitida moji cukrovku?
Odborné přehledy naznačují, že aktivní parodontální zánět může přispívat k systémové zánětlivé zátěži a znesnadňovat kontrolu glykémie. Velikost vlivu je individuální a je vhodné konzultovat s ošetřujícím diabetologem i zubním lékařem, jaký postup je pro vás vhodný.
Je bezpečné podstoupit hloubkové čištění pod dásní, když mám diabetes?
Standardní mechanické ošetření parodontu je obecně považováno za bezpečné i u osob s diabetem. Vhodnost načasování a rozsah zákroku však závisí na aktuálním stavu dásní, zubů a celkové kompenzaci cukrovky, proto je vhodné individuální naplánování.
Pomáhá elektrický kartáček, když mám horší citlivost prstů kvůli neuropatii?
Elektrické kartáčky a přizpůsobené mezizubní pomůcky jsou obecně považovány za užitečné, zejména pokud je jemná motorika omezená. Výběr konkrétní pomůcky a techniky je ale vhodné probrat s dentální hygienistkou, aby péče odpovídala vašim možnostem.
Má těhotenství a hormonální změny vliv na dásně u žen s rizikem cukrovky?
Hormonální výkyvy jsou spojovány se zvýšenou reaktivitou dásní na plak, což může zánět dočasně zhoršit. U žen s rizikem gestačního diabetu nebo s diabetem je vhodné naplánovat preventivní kontroly a přizpůsobit péči po konzultaci se zubním lékařem.
Může zubař odhalit, že mám riziko cukrovky?
Zubní lékaři mohou při vyšetření zachytit známky, které bývají s diabetem spojovány, a v některých praxích se zkoušejí jednoduché postupy zhodnocení rizika. Konečné posouzení ale vždy patří praktickému lékaři nebo diabetologovi a je vhodné mezioborovou spolupráci nabídnout.
Máte problémy se zuby? Nebo chcete mít jistotu, že je váš chrup v pořádku?
Objednejte se na preventivní prohlídku nebo dentální hygienu. Čím dříve přijdete, tím větší šance zachovat vlastní zuby zdravé a funkční.
Objednat se

LiVe Dentis – moderní zubní ordinace na Žižkově. Zdravý úsměv začíná prevencí, proto bojujeme za každý zub.